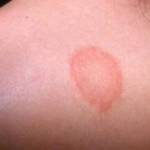
Остроконечные кондиломы и беременность
Если у вас появились остроконечные кондиломы во время беременности, не унывайте! Даже с ними ваша беременность не испытает никаких проблем. Самое главное поставить в известность своего врача. В тяжёлых случаях их удаляют даже во время беременности, часто кондиломы начинают расти быстрее из-за гормональной перестройки.
Также не следует переживать о заражении вашего ребёнка. Это происходит очень редко. Если риск заражения будет велик, то в таких случаях использую кесарево сечение чтобы не допустить этого. Более подробно эту тему мы освятили в нашей статье «бородавки при беременности: стоит ли волноваться?»
Возможные онкологические осложнения
Когда в организм с ослабленным иммунитетом попадает вирус, то в большинстве случаев это приводит к доброкачественным образованиям на половых органах. Далеко не каждый тип ВПЧ, обладают высокой онкогенностью. В основном неприятность заключается только в появлении бородавок на половом члене у мужчин или на интимных местах у женщин.
Но есть типы вируса (16 и 18) с высокой степенью онкогенности. Способность вызывать рак у папилломовируса была обнаружена сравнительно недавно, раньше считалось, что ВПЧ не приводят к онкологическим осложнениям.
В группе риска находятся и те, кто рано начал жить половой жизнью. Кроме того у женщин, у которых есть генитальные бородавки, и которые злоупотребляют сигаретами и алкоголем, развитие вируса происходит быстрее, и иммунная система более слабая.
Часто от момента появления первых папиллом до их обнаружения, может пройти достаточно большой период времени. Особенно это касается женщин, ведь половые бородавки, например, на шейке матки могут никак себя не проявлять. Обнаружить их может только доктор либо тестирование мазка Папаниколау (Пап-тест). Вот почему нельзя пренебрегать плановыми осмотрами у гинеколога, особенно тем, кто часто меняет половых партнеров и игнорирует средства контрацепции.
Но не стоит сильно паниковать и считать, что вы непременно заболеете раком, если обнаружили у себя венерические бородавки. Чтобы доброкачественное образование переродилось в злокачественное, должно пройти много времени. И врач, при регулярном его посещении, своевременно обнаружит онкологическое заболевание и предложит лечение. А рак шейки матки на ранней стадии практически всегда излечим.
Диагностика
Диагностируют патологию и назначают лечение специалисты – гинеколог, уролог и иммунолог. После сбора анамнеза проводят осмотр больного. Врач визуально определяет, просматриваемые, остроконечные кондиломы. При помощи специальных инструментов также осматривают шейку матки и берут мазок на цитологию. Также проводятся такие процедуры:
Для лечения и избавления от ПАПИЛЛОМ и БОРОДАВОК многие наши читатели активно применяют широко известную методику на основе натуральных ингредиентов, открытую Еленой Малышевой. Советуем обязательно ознакомиться.
- Рар-тест на основании мазка подтверждает наличие вируса (ВПЧ).
- Полимеразная цепная реакция (ПЦР) идентифицирует ВПЧ и определяет его онкогенность, то есть риск дальнейшего перерождения новообразования.
- Кольпоскопия помогает осмотру шейки матки и влагалище на наличие генитальных (аногенитальных) бородавок, забору мазка на цитологию и при необходимости – биоптата для исследования.
- Если есть кондиломы в анусе и в уретре, применяют аноскопию и уретроскопию.
После установления диагноза, определяют методы лечения генитальных бородавок. Используют комплексное медикаментозное лечение медицинскими препаратами наружного применения:
Клиническая оценка, иногда включая кольпоскопию, аноскопию или и то, и другое.
Однако серологические тесты на сифилис (STS) должны быть сделаны сначала и 3 мес спустя. Может понадобиться биопсия атипичных, кровоточащих, изъязвляющих или постоянных бородавок, чтобы исключить карциному.
- Осмотр. Одним из простых метод диагностики наличия внутри влагалища кондилом у женщин — осмотр гениталий с помощью гинекологического зеркала.
- Процедура кольпоскопии выполняется специальным прибором кольпоскопом, который значительно увеличивает изображение скрытых кондилом.
- Гистологическое исследование. Лаборанты изучают биоматериал (взятый с шейки матки мазок) на раковые клетки.
- При биопсии производится иссечение кусочка образца ткани с целью лабораторного определения онкозаболевания.
- ПЦР анализ определяет наличие в мазке вируса папилломы человека.
Для установления диагноза гинекологу необходима полная диагностика:
- Анамнез болезни. Он включает в себя знание информации:
- как давно появились наросты,
- присутствовали ли не предохраненные интимные связи,
- как давно происходил последний акт такого рода.
- Осмотр гинеколога. При этом производится забор пораженных эпителиальных клеток для последующего ПЦР-анализа.
- ПЦР-диагностика. При этом анализе проводят определение количества возбудителей и типа папиллома вирусной инфекции.
- Иммуноферментный анализ. Он необходим для подтверждения присутствия у человека антител к вирусу. На основании которых, можно судить о степени развития ВПЧ в организме человека.
- Кольпоскопия. Осмотр стенок влагалища для определения поврежденных зон. Проводят с применением специального прибора кольпоскопа и окрашивания шейки матки раствором йода.
- Аноскопия. Предполагает осмотр анальной зоны на наличие папиллом.
- Цитологическое исследование. Изучение клеток под микроскопом, обнаружение поврежденных участков и их характеристика.
- Гистологический анализ. Изучение структуры поврежденных участков.
- Онкоцитология. Изучение клеток в соскобе с шейки матки и цервикального канала под увеличением микроскопа.
При подтверждении папилломатоза необходимо своевременное лечение и правильный подбор терапии.
https://youtube.com/watch?v=videoseries
Причины формирования
Аногенитальные венерические бородавки формируются на теле по причине проникновения в организм вируса папилломы человека, который часто называют сокращенно ВПЧ. Медики уверены, что данный возбудитель можно смело назвать одной из максимально распространенных инфекций, способных передаваться во время полового контакта.
Ученые выделили довольно много разновидностей вируса ВПЧ и около двадцати из них способны проявлять активность в мочеполовой системе. Но как правило, кондиломы в аногенительной области появляются по причине инфицирования вирусом 6 либо 11 типа.
Наличие ВПЧ в крови далеко не всегда приводит к формированию визуально заметных кондилом. Человек может быть источником инфекции, даже не зная об этом в течение длительного времени.
Непосредственно образование бородавок может быть спровоцировано:
- Первичным инфицированием ВПЧ.
- Снижением иммунитета, к примеру, в период беременности (если вирус уже присутствует в организме).
- Наличием различных недугов мочеполовой системы (ЗППП и пр.).
Инфекция и беременность
Считается, что беременность не является фактором, вызывающим обострение генитального герпеса. Однако некоторые ученые придерживаются другого мнения.
Беременность и роды при носительстве ВПГ без клинических проявлений проходят обычно нормально. Лечение беременной проводят в случае развития у нее системных проявлений, например, менингита, гепатита. Обычно это происходит при первой встрече женщины с вирусом именно во время беременности. Для лечения назначают Ацикловир.
Если такое лечение не провести, то в результате попадания вирусных частиц в кровь ребенка через плаценту (поврежденную или даже здоровую) разовьется внутриутробная инфекция. В первом триместре беременности формируются пороки развития. Во втором и третьем триместрах поражаются слизистые оболочки, кожа ребенка, глаза, печень, головной мозг. Может наступить внутриутробная гибель плода. Увеличивается риск преждевременных родов. После рождения такого малыша у него возможны тяжелые осложнения: микроцефалия (недоразвитие головного мозга), микроофтальмия и хориоретинит (поражение глаз, ведущее к слепоте).
Родоразрешение проводится естественным путем. Кесарево сечение назначается лишь в случаях, когда у матери имеются высыпания на половых органах, а также если первый эпизод инфекции у нее возник во время беременности. В этих же случаях рекомендуется дородовая профилактика передачи вируса герпеса ребенку с помощью Ацикловира, назначаемого с 36 недели. Еще более удобным и экономически выгодным препаратом для предродовой подготовки больной женщины является препарат Валцикон (Валацикловир). Применение противовирусных средств перед родами помогает снизить частоту обострений генитального герпеса, уменьшить вероятность бессимптомного выделения вирусных частиц, заражающих ребенка.
При родах больной женщины опасно преждевременное излитие вод, отслойка плаценты, слабость родовой деятельности
Поэтому ей необходимо особое внимание медицинского персонала
Чем опасен генитальный герпес для новорожденного?
Если ребенок будет контактировать с ВПГ, проходя по родовым путям, через 6 дней после рождения у него разовьется неонатальный герпес. Его последствия – генерализованный сепсис, то есть заражение всех внутренних органов ребенка. Новорожденный может даже погибнуть от инфекционно-токсического шока.
В связи с потенциальной угрозой для ребенка каждая беременная обследуется на носительство ВПГ и при необходимости проходит лечение по назначению врача. После рождения малыша его также обследуют и при необходимости проводят лечение. Если у ребенка не выявлено никаких признаков инфекции, за ним необходимо наблюдение в течение 2 месяцев, поскольку не всегда проявления болезни видны сразу.
Чтобы избежать неприятных последствий заболевания при беременности, инфицированная женщина должна пройти специальную подготовку перед ней, так называемую предгравидарную. В частности, назначаются противовирусные и иммуностимулирующие средства растительного происхождения (Алпизарин) внутрь и в виде мази при появлении обострений у пациентки. Одновременно проводится коррекция ее иммунитета с использованием индукторов интерферона. В течение трех месяцев до планируемой беременности назначается и метаболическая терапия, улучшающая обмен веществ в клетках (рибофлавин, липоевая кислота, пантотенат кальция, витамин Е, фолиевая кислота). Одновременно можно использовать пассивную иммунизацию, то есть введение в организм женщины уже готовых противовирусных антител – иммуноглобулинов, снижающих риск обострения.
Планирование беременности стоит осуществлять лишь при отсутствии рецидивов в течение полугода. Диагностика и терапия генитального герпеса до беременности способны снизить частоту осложнений со стороны матери и ребенка, уменьшить вероятность рецидива во время вынашивания, минимизировать риск внутриутробной инфекции или неонатального герпеса. Все это способствует снижению младенческой заболеваемости и смертности.
Признаки первичного генитального герпеса
Явления первичного полового герпеса возникают через 3 – 14 дней после заражения и сохраняются на протяжении 21 – 35 дней, причем клиника нарастает в течение первой недели.
- Сначала в области пораженной кожи и слизистой появляется покраснение, отечность, возникает нестерпимый зуд и жжение.
- Через некоторое время в этом месте образуются пузырьки (везикулы), заполненные мутным содержимым. Образование пузырьков сочетается с общими симптомами интоксикации: подъем температуры, боли в мышцах и животе, суставные боли, разбитость, нарушения сна и тошнота.
- Кроме того, увеличиваются паховые лимфоузлы, отекают половые губы или член, появляется болезненное мочеиспускание.
- По прошествии 5 – 7 суток везикулы вскрываются и на их месте формируются небольшие язвы, не склонные к слиянию. Язвочки покрываются корочкой, не глубоки и не кровоточат, а заживают без образования рубцов.
- Первичный эпизод заболевания характеризуется билатеральными (симметричными, с обеих сторон) высыпаниями.
- По мере стихания процесса и заживления язвочек (с них отшелушивается эпителий) дискомфорт в пораженной очаге исчезает.
В случае присоединения вторичной инфекции отделяемое язвочек становится гнойным, а сами образования очень болезненными.
Факторы риска
Выявлена связь между числом случаев заболеваний полового герпеса и следующими факторами:
- социально-экономический статус и материальное положение (чем они ниже, тем выше шансы «подцепить» инфекцию),
- пол (женщины чаще заражаются генитальным герпесом, но не по причине более слабого иммунитета, а в силу наличия обширной площади слизистых половых органов),
- возраст (резкий подъем заболеваемости генитальным герпесом к 30 – 40 годам, что совпадает с возрастом половой активности).
Исходя из вышеперечисленного, можно выделить группы высокого риска по заболеваемости половым герпесом:
- представительницы слабого пола,
- асоциальные слои общества (проститутки, бомжи, наркоманы, алкоголики),
- гомосексуалисты,
- представители негроидной расы (темнокожие болеют половым герпесом в 45% случаев, а европейцы всего лишь в 17%).
К факторам риска заражения половым герпесом и развитием заболевания относятся все подавляющие иммунитет причины и неразборчивость в половых контактах:
- беспорядочные половые контакты,
- пренебрежение механическими средствами защиты (презервативы обеспечивают защиту лишь на 50%),
- стрессы,
- переутомление, хроническая усталость,
- недостаток витаминов,
- недостаточное и неполноценное питание,
- неблагоприятные жилищные условия,
- значительные физические нагрузки,
- переохлаждение,
- перенесенные недавно ОРВИ и высокая предрасположенность к респираторным заболеваниям,
- использование внутриматочной спирали,
- аборты,
- смена климата,
- прием лекарств, подавляющих иммунную систему (цитостатики, глюкокортикоиды),
- ВИЧ-инфекция,
- наличие онкологического заболевания,
- хронические очаги инфекции (кариес, половые инфекции, хронический тонзиллит и другие),
- чрезмерное употребление алкоголя,
- инсоляция (как прием солнечных ванн, так и посещение солярия).
Все факторы, которые подавляют иммунитет, при генитальном герпесе также являются и причинами обострения.
Профилактика
Для предотвращения заражения вирусом папилломы человека, приводящим к образованию генитальных кондилом, необходимо:
- избегать случайных половых связей,
- использовать барьерные методы предохранения,
- соблюдать правила личной и интимной гигиены,
- избавиться от вредных привычек,
- поддерживать иммунитет,
- отдавать предпочтение белью из натуральных материалов.
Для профилактики описываемого заболевания необходимо:
- вести здоровый образ жизни,
- посещать гинеколога как минимум один раз в год,
- повышать иммунитет закаливанием и спортом,
- тщательно соблюдать элементарные правила личной гигиены,
- воздерживаться от связей со случайными партнерами,
- укреплять иммунитет,
- своевременное лечить вирусные заболевания.
Рекомендуется в профилактических целях принимать комплекс витаминов, в состав которых входят витамины А, Е, С.
 Здоровый иммунитет, гигиена и плановый визит гинеколога предотвратит рецидив роста кондилом во влагалище.
Здоровый иммунитет, гигиена и плановый визит гинеколога предотвратит рецидив роста кондилом во влагалище.
Для того чтобы избежать инфицирования вирусом папилломы необходимо придерживаться ряда рекомендаций:
- Регулярно проводить осмотры у гинеколога.
- Соблюдать личную гигиену.
- Допускать незащищенный интимный контакт только с проверенными партнерами.
- Повышение иммунитета.
- Сбалансировать питание.
- Единожды в год сдавать анализы на наличие ВПЧ в организме.
- Отказ от вредных привычек.
- Профилактика состоит в изменении образа жизни, применении мероприятий, увеличивающих сопротивляемость инфекциям, с одной стороны.
- С другой стороны, Всемирной организацией здравоохранения предложена вакцина, защищающая от онкогенных штаммов впч. Рекомендуется девушкам до момента начала половой жизни, так как заражение впч уже возможно при первом половом контакте.
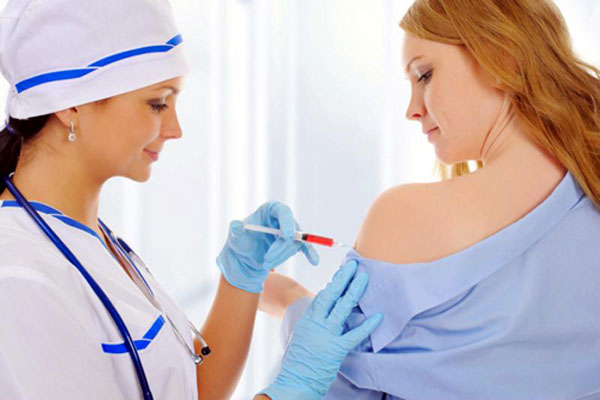
Фото: введение вакцины от ВПЧ
Post Views: 965
Причины возникновения
Этиологических факторов, которые приводят к возникновению такого неприятного симптома, как аногенитальный зуд, огромное множество. Существует ряд заболеваний, при которых данный симптом становится неотъемлемой составляющей болезни, принося массу нежелательных ощущений, а иногда и усугубляя ее течение. Аногенитальный зуд может являться признаком следующих патологий:
| Причина зуда | Места локализации |
|---|---|
| Слабость сфинктера заднего прохода | Основная локализация – перианальная область, промежность |
| Растяжение прямой кишки | В основном зуд сосредоточен в области ануса |
| Вегетативные дисфункции | Может распространяться на всю аногенитальную зону |
| Красный плоский лишай | Может быть на всей аногенитальной области |
| Чесотка | Преимущественно развивается на областях кожи, где есть волосяной покров |
| Педикулез | Чаще поражается зона гениталий |
| Себорейная экзема | Процесс может распространяться на всю аногенитальную зону |
| Аллергические дерматиты | Чаще вовлекается область заднего прохода и половых органов |
| Прогрессирующая форма псориаза | Четкой локализации нет, может иметь место обширное распространение на все области |
| Обостренная экзема | Четкой локализации нет, может иметь место обширное распространение на все области |
| Микозы, кандидозы кожи | Чаще поражается перианальная и генитальная области |
| Паразитарные инвазии | Наиболее подвержена область заднего прохода |
| Гонорея, трихомониаз | Поражается преимущественно генитальная зона |
| Генитальный герпес | Зуд проявляется в области наружных половых органов |
| Поражения желудка и 12-перстной кишки – гастриты, язвенная болезнь, полипы | Преимущественное поражение анальной области |
| Заболевания кишечника – нарушения моторики, колиты, нарушения микрофлоры, геморрой, трещины, свищи, аногенитальные бородавки, остроконечные кондиломы | Преимущественное поражение анальной области и промежности |
| Сахарный диабет | Очень часто встречается, охватывает всю аногенитальную область |
| Воспаления яичников, эрозивные поражения шейки матки | Ощущения зуда в области половых органов и промежности |
| Простатит | Зуд может быть как в области промежности, так и охватывать всю аногенитальную область |
| Уретриты, циститы | Более затронута зона наружных половых органов и промежность |
| Почечнокаменная болезнь | Зона гениталий |
| Недостаточность функции почек | Более характерен в области наружных половых органов |
| Заболевания печени и желчевыводящих путей | Чаще перианальноя область и промежность. Требует повышенного соблюдения гигиены для предупреждения присоединения вторичной инфекции |
| Климакс | Распространяется на наружные половые органы, промежность, анус. Часто комбинируется с зудом подмышечных складок |
| Железодефицитная анемия | Охватывает всю аногенитальную область |
| Полицитемия | Возникает после контакта с водой. Может развиться задолго до начала основного заболевания. Часто встречается с зудом других поверхностей тела. Отличается по характеру – колющий, с чувством жжения |
| Рак простаты | Выраженный зуд мошонки и промежности |
| Злокачественные новообразования шейки матки | Зудящие ощущения области влагалища и внутри |
| Онкологические процессы прямой кишки | Зуд анальной, генитальной областей, а также промежности |
| Депрессия, ипохондрия | Процесс распространяется на всю аногенитальную область. Отличительной чертой является получение удовольствия от прикосновения к зудящим участкам и становится одной из целей для больного. Одним из диагностических признаков в таких случаях является чувство вины и привычка расчесывать зудящие места, что способствует стабилизации и ухудшению симптоматики основного заболевания |
| Наркомания, алкоголизм | Часто приводит к возникновению геморроя, что сопровождается расчесыванием всей аногенитальной зоны |
| Чрезмерное поступление кофеина | Вовлекается преимущественно перианальная область |
| Аллергические реакции | Развитие зуда зависит от реакции организма человека. Вовлекаться в процесс могут все зоны |
| Психические заболевания, неврозы | Отличительной чертой зуда при неврозах является отсутствие следов расчесывания. Зона поражения может варьироваться от одних гениталий до все аногенитальной области |
| Пожилой возраст | Встречается практически у половины людей поле 70 лет. Причина – атеросклероз, эндокринная патология, повышенная сухость кожных покровов |
| Энтеробиоз | Часто возникает у девственниц, может распространяться на всю аногенитальную область |

Проявления полового герпеса у мужчин
Генитальный герпес у мужчин начинается остро, первичная симптоматика напоминает простудное заболевание: «разламывается» голова, ноет поясница, отмечается подъем температуры, слабость и недомогание. Через некоторое время присоединяются зуд, покалывание или жжение в паху, онемение области таза после сна или долгого сиденья.
Насторожить мужчину могут увеличенные и болезненные паховые лимфоузлы, но и данный симптом отмечается невсегда. Только обнаружив эритему и припухлость на слизистой члена, мошонке или промежности, сильный пол спешит к врачу. Буквально через несколько часов, реже дней продромального периода в районе покраснения и отечности вздуваются прозрачные пузырьки, локализующиеся на крайней плоти и головке члена, на мошонке или внутренних поверхностях бедер, покрывают лобок, а в случае анального полового акта на ягодицах и вокруг ануса. Через неделю везикулы вскрываются, превращаясь в язвочки, покрытые желтым налетом. Затем язвы «обзаводятся» корочками и отшелушиваются.
Рецидивирующий герпес у мужчин протекает с меньшей частотой, чем у слабого пола, так как организм мужчин реже претерпевает гормональные изменения (беременность, менструации). Но любое серьезное заболевание, а также стресс (мужчины тяжелее переносят психологические нагрузки в силу стереотипа «не показывать слабость») вызывает рецидив заболевания. И хотя обострения у них случаются реже, но протекают тяжелее.
К последствиям полового герпеса у представителей сильного пола относятся: герпетический простатит, уретрит и реже герпетический проктит.
Лечение
Первая фаза лечения
При генитальном герпесе основным направлением лечения является противовирусная терапия. Назначение противовирусных препаратов подавляет репликацию вируса (размножение), что быстро купирует клинические проявления болезни. Противовирусные препараты применяются как системно (внутрь и парентерально), так и местно (в виде мазей, кремов и свечей). Целесообразно воздействовать не герпетическую инфекцию комлексно, одновременным назначением системных и местных препаратов.
На сегодняшний день зарекомендовали себя такие лекарственные средства, как ацикловир, панавир, фамцикловир и прочие. Этиотропная терапия (противовирусная) подразумевает 1 фазу лечения рецидивирующего герпеса. Противовирусные лекарства назначаются по схеме 2 – 5 раз в сутки и продолжительностью на 7 – 10 дней либо до полного исчезновения клинических явлений.
Одновременно с перечисленными препаратами назначается и симптоматическая терапия, направленная на стихание болей и зуда, а также успокоительные средства. Кроме того, в первую фазу лечения показан прием аскорбиновой кислоты и внутримышечно вводится специфический противогерпетический иммуноглобулин, что активирует иммунитет больного.
Вторая фаза лечения
Проводится в стадию стихания рецидива (уменьшение зуда, формирование струпов на язвах и их отшелушивание). Показано введение витаминов В1 и В6, аутогемотерапия, прием антигистаминных средств (тазепам, супрастин) и неспецифических (настойка элеутерококка, дибазол) и специфических (лавомакс) иммуномодуляторов.
Третья фаза лечения
Проводится в период ремиссию и направлена на предупреждение рецидивов заболевания: больной вакцинируется герпетической вакциной (длительность ремиссии не менее 2 месяцев), но вакцинация проводится обязательно после прохождения общеукрепляющей и противовирусной терапии.
После терапии
При проведении лечения полового герпеса, следует избегать стрессов, переохлаждений и длительного пребывания на солнце, проводить коррекцию психоэмоционального состояния, питание должно быть полноценным и богатым витаминами, при необходимости назначается постельный режим.
Профилактика обострений
И, конечно, все пациенты с рецидивирующим генитальным герпесом в стадию обострения заболевания должны исключить половые контакты, соблюдать правила личной гигиены (обмывать пораженные участки кожи теплой водой с мылом) во избежание присоединения вторичной инфекции. Также запрещается посещать бани, сауны и бассейны, и рекомендуется носить свободное нижнее белье из хлопка (препятствует трению пораженных участков, позволяет «дышать» коже и уменьшает болевые ощущения).
[poller_master poll_id=’1′ extra_class=’opros’]