Нефробластома — это эмбриональное новообразование злокачественного характера, возникающее в раннем детском возрасте. Более 90% неоплазий имеют позитивную гистологию, но оставшиеся случаи протекают с активной анаплазией и полной утратой дифференцировки (клеточных и тканевых свойств). Такие анапластические нарушения предвещают неблагоприятный прогноз и требуют агрессивного лечения. 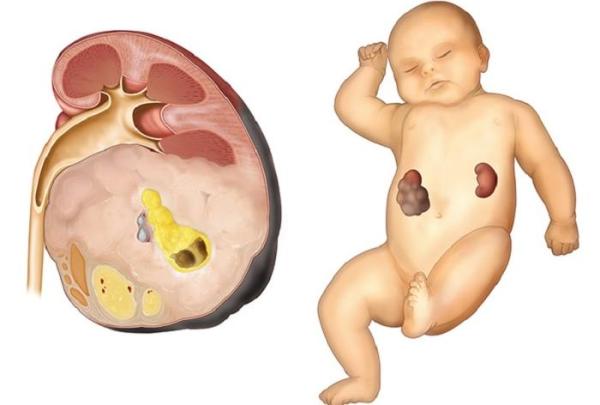
В большинстве эпизодов нефробластома носит односторонний характер. Мультифокальные поражения составляют 12% случаев, вероятно, из-за мутаций эмбриона. Также выявлена связь между возрастом матери и возможностью родить малыша с двусторонней аномалией.
Причины
Точная причина нефробластомы или болезни Вильмса не установлена. Некоторые специалисты склонны винить со всем генные мутации в ДНК клеток. Крайне редко (1,2%) эти аномалии передаются наследственным путем, хотя в подавляющем большинстве случаев никакой взаимосвязи между генной предрасположенностью и образованием нефробластомы не прослеживается.
Факторы риска болезни Вильмса включают в себя:
- принадлежность к негроидной расе,
- женский пол,
- наличие врожденных отклонений (аниридия, гемигипертрофия, крипторхизм, гипоспадия, косолапость, дисплазия тазобедренного сустава, поликистоз почек).
Нефробластома у детей может быть спровоцирована синдромами WAGR, Симпсона-Голаби-Бехмеля, Беквита-Вейдемана или Дениса-Драша. Эти крайне редкие патологии сопровождаются умственной отсталостью и психическими нарушениями, дисбактериозом, аномалиями мочеполовых органов и черепно-лицевых костей.
Опухоль Вильмса у взрослых диагностируется крайне редко — на ее долю приходится менее 1% от общего числа заболевших. В связи с этим вся информация о клинической картине носит предположительный характер, а диагностические мероприятия не разработаны.
Симптомы
В отличие от рака почек у взрослых, детская нефробластома может дорастать до огромных размеров и опускаться в брюшную полость, при этом никак не сказываясь на самочувствии ребенка. Лишь у 15% пациентов наблюдаются боли разной интенсивности. Нередко именно этот дискомфорт побуждает родителей обратиться к врачу.
Вначале неприятные ощущения локализуются со стороны нефробластомы, затем распространяются по всей брюшной зоне, вызывая синдром «острого живота». В межприступный период ребенок чувствует себя как обычно. На такие симптомы, как увеличение живота, небольшое повышение температуры, вялость, родители мало обращают внимание или связывают их с другими неопасными заболеваниями.
По мере прогрессирования нефробластомы приступы становятся сильнее и продолжительное, состояние маленького больного после них резко ухудшается, развиваются симптомы перитонеального шока:
- побледнение кожных покровов,
- падение АД,
- адинамия,
- вялость,
- обморок.
Наряду с местными проявлениями нефробластомы, у ребенка развивается общая симптоматика: снижение аппетита, похудение, потеря мышечной массы и двигательной активности, деструкция эмоциональной сферы, бессонница.
Не являясь специфическими для нефробластомы, эти проявления зачастую вводят в заблуждение как родителей, так и доктора.
Какой врач лечит нефробластому?
Если у ребенка присутствуют признаки аномалии, например, плотный и выбухающий вперед живот при низкой массе тела, запоры, частое и безосновательное повышение температуры, непонятный кашель — необходимо срочно подойти к педиатру. При подозрении на нефробластому врач выдаст направление в онкологическую клинику, где и будут заниматься лечением этой опухоли.
Диагностика
Самым простым и быстрым способом диагностики почечной нефробластомы является визуальный осмотр и пальпация области поясницы и живота ребенка. Этот метод позволяет обнаружить новообразование если не в начальной фазе, то хотя бы до появления выраженных симптомов, что значительно улучшает прогноз.

При опросе родителей врач заостряет особое внимание на присутствии семейного онкологического анамнеза или наличии других врожденных аномалий развития.
Лабораторные исследования при нефробластоме включают в себя:
- клинический анализ крови и мочи,
- биохимию крови,
- коагулограмму,
- пробу Реберга,
- определение RW, ВИЧ-статуса, наличия гепатитов B и C,
- пункцию опухоли для цитологии.
К лечению нефробластомы не приступают без получения данных лучевого обследования. В эту группу тестов входят ультразвуковая томография и МРТ органов брюшной полости и грудной клетки, почечная ангиография и сцинтиграфия, остеосцинтиграфия при подозрении на метастазы. Данные исследования помогают определить стадию нефробластомы и назначить лечение.
Дифференциальная диагностика необходима для исключения нейробластом, обладающих сходной клинической картиной. В сложных случаях назначается МИБГ-сцинтиграфия.
Лечение
Нефробластома почки у детей требует комплексного подхода. В настоящее время схема терапии включает в себя оперативное, медикаментозное и лучевое лечение. Выбор оптимального сочетания методов зависит от возраста, стадии нефробластомы и ее злокачественности.
Применение лекарственных препаратов (химиотерапия) должно начинаться до хирургического вмешательства. Это необходимо для уменьшения размеров неоплазии, особенно на 3–4 стадиях нефробластомы. Медикаментозное лечение включает прием Винкристина и Дактиномицина в течение 4 недель. Если на 14 день не наблюдается уменьшения нефробластомы, вместе с третьей порцией Винкристина вводят Адриамицин.
После проведения операции химиотерапия используется для уничтожения следов злокачественных новообразований. Это обязательная мера.
Хирургическое вмешательство при нефробластоме проводится путем простой нефрэктомии (удаление органа целиком) или радикальной нефрэктомии (дополнительно отсекаются окружающие ткани, лимфоузлы и надпочечники). В редких случаях используют нефронсохраняющую методику, когда убирают только часть почки. Такая мера необходимо, если диагностирована двусторонняя нефробластома.

Роль лучевой терапии в лечении почечных неоплазий в последние годы заметно снизилась. Это объясняется вредом, который несет ионизирующее излучение и разработкой инновационных противоопухолевых медикаментов, дающих благоприятный прогноз даже при анапластических нефробластомах.
К тому же облученные дети сталкиваются с высоким риском развития повторной нефробластомы. Поэтому у малышей, имеющих одностороннее поражение, облучение вообще не используется.
Профилактика
Нет никаких действенных способов избавить ребенка от развития нефробластомы. Если у малыша присутствуют факторы риска, необходимо поставить в известность педиатра и периодически обследоваться по этому поводу. Регулярное проведение УЗИ поможет выявить болезнь на ранней стадии и избавиться от нее.
В последнее время все чаще высказывается мнение, что профилактика нефробластомы должна начинаться еще в момент планирования беременности, а не во время вынашивания малыша и тем более не после его рождения. Конечно, это не оградит ребенка от развития почечных неоплазий на 100%, но заметно сократит риск мутации клеток ДНК.
Итак, советы будущим родителям, способные уберечь от развития нефробластомы:
- правильно питаться и вести здоровый образ жизни,
- отказаться от курения и спиртного,
- поддерживать иммунитет,
- принимать дополнительно препараты Омега-3,
- ограничить употребление консервов, полуфабрикатов и переработанных продуктов,
- проживающим вблизи промышленных зон, бензоколонок и автотрасс хотя бы на время сменить район,
- снизить использование цифровых гаджетов.
В период планирования беременности лучше отказаться от экзотических поездок в жаркие страны. Убережет от нефробластомы и аккуратное обращение с пестицидами и другими токсичными веществами.
Не следует забывать о прививках. ВПЧ или гепатит B у матери могут спровоцировать генную мутацию у ребенка и вызвать нефробластому.
Опухоль Вильмса у детей считается одной из легко излечиваемых неоплазий. Более 90% малышей полностью выздоравливают при ранней диагностике и комплексном лечении. Как и при других новообразованиях, исход нефробластомы полностью зависит от времени обнаружения. Эффективность терапии метастазирования значительно ниже, однако и здесь в 45–50% случаев удается добиться прогресса.
Автор: Елена Медведева, врач, специально для Nefrologiya.pro
Полезное видео про опухоль Вильмса
